
In questo Studio si effettuano i seguenti interventi di chirurgia orale:
- estrazioni dentarie semplici e complesse
- avulsione di elementi inclusi
- germectomie
- trattamento delle anomalie di eruzione
- asportazione dei frenuli labiali e linguali
- endodonzia chirurgica, apicectomia
- asportazione di neoformazioni cistiche
- asportazione di neoplasie odontogene
- asportazione di neoplasie non odontogene
- biopsie ai fini di valutazione istopatologica
- trattamento delle scialolitiasi (asportazione dei calcoli delle ghiandole salivari)
- traumatologia dento-alveolare
- infezioni orofacciali
- implantologia
- rialzo del pavimento del seno mascellare
- rigenerazione ossea orizzontale e verticale
- chirurgia parodontale conservativa, resettiva, rigenerativa, muco-gengivale
- chirurgia pre-protesica
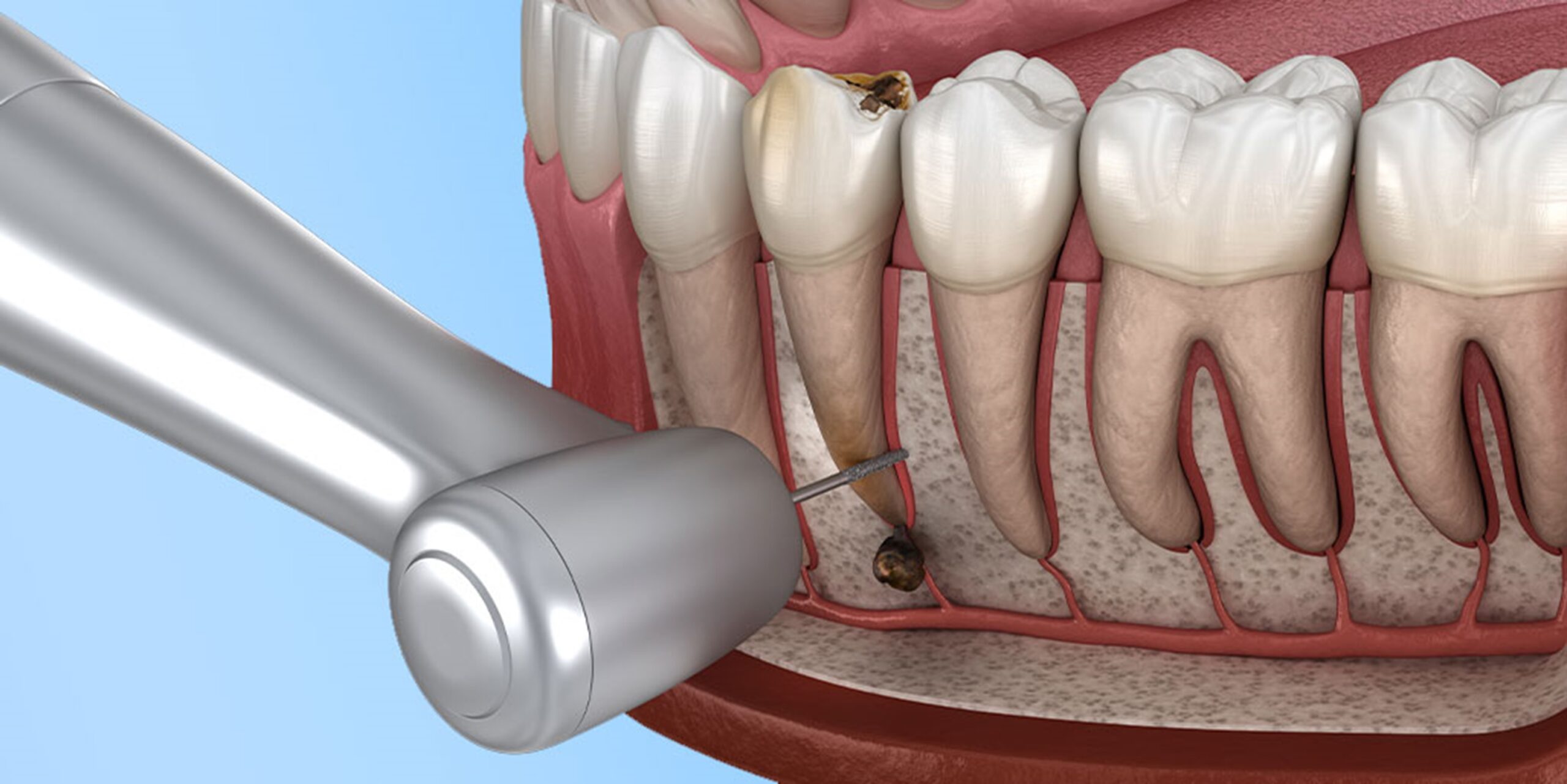
È una procedura di endodonzia chirurgica finalizzata alla asportazione dell’apice radicolare di un dente coinvolto in un granuloma o cisti, quando la normale devitalizzazione del dente non è sufficiente a far guarire tali lesioni periapicali.
Viene detta anche CHIRURGIA ENDODONTICA RETROGRADA perché oltre a rimuovere la porzione terminale (3 mm circa) della radice del dente (apice), si esegue la detersione ed otturazione del canale per via retrograda, ovvero dalla parte della radice e non della corona (come accade nella devitalizzazione).

